はじめに
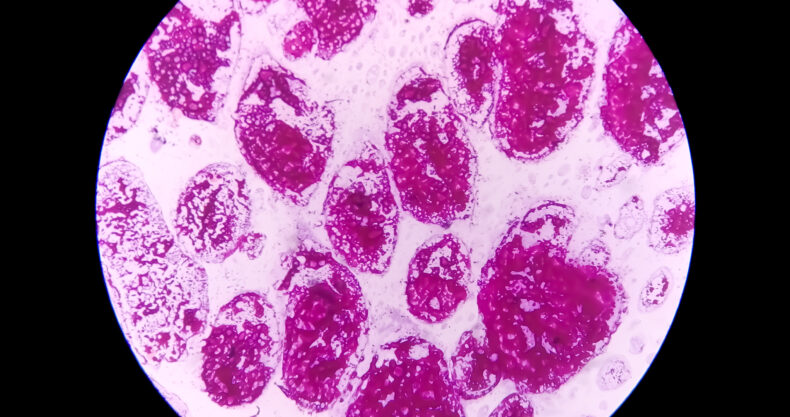
グラム染色は感染症の初期診療において、初期の抗菌薬選択などの治療方針の決定に有用な検査です。中でも形態的特徴による菌種推定は治療の適正化の観点から臨床的意義が高いと言えます。
グラム染色のメリット
- 迅速に結果が得られる:グラム染色は検査材料の塗布から染色を経て顕微鏡で確認が終わるまで約30分程度しか要しません。そのため、培養検査と異なり迅速に結果を得ることが可能です。
- 高価な機器を必要としない:グラム染色はスライドガラスと染色液があれば実施できるため、高価な機器が不要です。
- 検査の場所や実施者を選ばない:日本ではグラム染色を行う医療従事者について法律上の制限はありません。また、検査室があればグラム染色の実施は可能です。
- 染まれば菌種を選ばない:グラム染色は細胞壁を染色するため、細胞壁を有する微生物はすべて染色することが可能です。しかし、微生物の種類ごとに染め分けることや、染まった色によって微生物を特定することはできません。
- 菌種の推定が可能:染色の内容、菌の形態学的特徴により菌種を推定することが可能です。
デメリットとしては菌種の推定はできるものの、感染症の診断自体はできないこと、マイコプラズマのような細胞壁をもたない微生物は染色できないこと、少ない菌量では偽陰性が生じること、検査の特異度が検査者に依存していることなどが挙げられます[1,2]。
実臨床における有用性
重要な細菌感染症として肺炎、尿路感染、髄膜炎、敗血症などが挙げられます。いくつかのガイドラインでは市中肺炎,尿路感染,細菌性髄膜炎などでグラム染色の比較的良好な特異度と臨床的な有効性が報告されています[3]。これは感染部位からある程度起炎菌が推定可能であることも要因と考えられます。一方で、敗血症診療ガイドライン2020年版では「経験的治療に採用する抗菌薬を選択する際に,培養検体のグラム染色所見を参考にすることを弱く推奨する」という記載に留まっています。グラム染色の有用性は認識されているものの、重症度の高い敗血症では抗菌薬の選択性を高めることによるデメリットも懸念されることや、Randomized controlled trialが存在しないことが要因です[4]。
しかし、上述のようにいくつかの限界はありますが、簡便で迅速に施行することができるグラム染色の有用性は示されており、感染症診療には欠かせない存在と言えます。
参考文献
[1] 山本剛. グラム染色を用いた感染症診療支援について. 日本臨床微生物学会 2015; 25(4): 1–12.
[2] 山本剛. グラム染色総論−意義とその解釈・限界を考慮する. Medical Technology 2016; 44(5): 444–449.
[3] 谷口巧. 【敗血症診療を知る-J-SSCG2020のポイント】感染症の診断. 医学のあゆみ 2021; 279(12–13): 1152–1155.
[4] 江木盛時他. 日本版敗血症診療ガイドライン2020 特別委員会. 日本集中治療医学会雑誌2021; 28: S1–411.